Периорален дерматит
Дата: 29 Авг 2023
Периорален дерматит
Периоралният дерматит е състояние на кожата, което засяга предимно областта около устата, включително кожата близо до устните и понякога кожата около очите и носа. Характеризира се с развитието на червени, неравни и понякога пустуларни лезии, които приличат на акне или розацея. Въпреки името си, периоралният дерматит не е свързан с дерматит и се счита за отделно възпалително заболяване на кожата.
Причини и задействания:
Точната причина за периоралния дерматит не е напълно изяснена, но се смята, че включва комбинация от фактори:
1. Микробни фактори: Някои бактерии, като Staphylococcus или Propionibacterium, могат да играят роля в отключването или влошаването на състоянието.
2. Локални стероиди: Прекомерната употреба на локални стероидни кремове или мехлеми върху лицето, особено около устата, се счита за важен фактор за периорален дерматит.
3. Продукти за грижа за кожата: Суровата козметика, продуктите за грижа за кожата, съдържащи тежки масла, и пастата за зъби с флуор могат да допринесат за развитието на лезии.
4. Хормонални фактори: Хормоналните промени или дисбаланси също могат да играят роля в някои случаи.
Симптоми:
Периоралният дерматит обикновено се проявява със следните симптоми:
- Зачервяване: Засегнатата област се зачервява и може леко да се подуе.
- Подутини: Появяват се малки червени или с телесен цвят подутини, често с люспеста или груба текстура.
- Пустули Могат да се образуват пустули (пъпки, съдържащи гной), които изглеждат като акне.
- Сърбеж или парене: Някои хора може да изпитат сърбеж, парене или дискомфорт.
Прогноза:
С подходящо лечение и управление, периоралният дерматит обикновено може да бъде контролиран и разрешен. Възможен е обаче рецидив, ако не се избегнат отключващите фактори или ако лечението се преустанови преждевременно.
Заключение:
Периоралният дерматит е възпалително състояние на кожата, което засяга предимно областта около устата. Въпреки че точната му причина остава неясна, идентифицирането на задействащите фактори, прекратяването на употребата на стероиди и спазването на предписан план за лечение може да доведе до успешно управление и облекчаване на симптомите. Консултацията с дерматолог за точна диагноза и насоки е от съществено значение за ефективното управление на периоралния дерматит и предотвратяването на рецидиви.

Пемфигус вулгарис
Дата: 29 Авг 2023
Пемфигус вулгарис
Пемфигус вулгарис е рядко и сериозно автоимунно заболяване, което засяга кожата и лигавиците. Характеризира се с появата на болезнени мехури и рани по кожата и в устата, носа, гърлото, очите и гениталиите. Пемфигус вулгарис се причинява от необичаен имунен отговор, при който имунната система на тялото погрешно се насочва и атакува клетките, които държат слоевете на кожата заедно.
Причини и патофизиология:
Пемфигус вулгарис се причинява основно от автоантитела, насочени към десмоглеините, протеини, които играят решаваща роля в задържането на кожните клетки заедно. Когато тези протеини са атакувани, целостта на слоевете на кожата се нарушава, което води до образуването на мехури и рани.
Симптоми:
Симптомите на пемфигус вулгарис включват:
- Блистери: Болезнени, крехки мехури, които могат лесно да се спукат и да оставят сурови, болезнени участъци от кожата.
- Орални лезии: Мехури и рани, които се развиват в устата и могат да затруднят храненето, пиенето и говоренето.
- Засягане на лигавиците: Освен в устата, мехури могат да се образуват по лигавиците на носа, гърлото, очите и гениталиите.
- Болка и сърбеж: Мехурите и раните могат да бъдат силно болезнени и също да причинят сърбеж.
Диагностика и лечение:
Диагностицирането на пемфигус вулгарис включва комбинация от клиничен преглед, кожни биопсии и лабораторни тестове за откриване на наличието на автоантитела. Бързата и точна диагноза е от решаващо значение за започване на подходящо лечение.
Прогноза:
Прогнозата за пемфигус вулгарис варира в зависимост от тежестта на състоянието и отговора на лечението. С ранно и агресивно лечение много хора с пемфигус вулгарис могат да постигнат ремисия и да водят относително нормален живот. Заболяването обаче може да има периоди на рецидив и ремисия и обикновено са необходими дългосрочно лечение и проследяване.
Заключение:
Пемфигус вулгарис е рядко автоимунно заболяване, което води до болезнени мехури и рани по кожата и лигавиците. Навременната диагноза и подходящото лечение са от съществено значение за справяне със симптомите, предотвратяване на усложнения и подобряване на качеството на живот на хората, засегнати от това състояние. Тясното сътрудничество с доставчиците на здравни услуги, придържането към плановете за лечение и правилната грижа за рани могат да допринесат за ефективно управление на симптомите и по-добро цялостно благосъстояние.

Актинична кератоза
Дата: 25 Авг 2023
Актинична кератоза
Актинична кератоза: разбиране на предраковата кожна лезия
Актиничната кератоза, често наричана АК или слънчева кератоза, е често срещано кожно състояние, което възниква поради дългосрочно излагане на ултравиолетово (UV) лъчение от слънцето или вътрешни уреди за солариум. Счита се за предракова лезия, тъй като, ако не се лекува, може да прогресира до вид рак на кожата, наречен плоскоклетъчен карцином. Тази статия предоставя задълбочен поглед върху причините, симптомите, рисковите фактори и наличните възможности за лечение на актинична кератоза.
Причини за актинична кератоза:
Продължителното излагане на UV радиация, било от слънчева светлина, или от изкуствени източници, е основната причина за актинична кератоза. UV радиацията уврежда ДНК на клетките на кожата, което води до необичаен растеж и развитие на люспести, грапави или корави петна по кожата.
Симптоми на актинична кератоза:
Лезиите от актинична кератоза обикновено се появяват върху участъци от кожата, които често са били изложени на слънце, като лицето, ушите, шията, скалпа, гърдите, гърба на ръцете, предмишниците или устните. Честите симптоми и характеристики на актиничната кератоза включват:
1. Груба текстура: Засегнатите зони често се чувстват груби или песъчинки на допир.
2. Промени в цвета: Лезиите от актинична кератоза могат да варират по цвят, вариращи от розово до червено, кафяво или дори сиво.
3. Образуване на люспи: Лезиите може да имат суха, люспеста или коричка повърхност.
4. Сърбеж или парене: Някои лезии могат да причинят лек сърбеж, парене или дискомфорт.
5. Размер и форма: Лезиите могат да бъдат малки като глава на карфица или големи като четвърт. Те могат да бъдат плоски или леко повдигнати.
Рискови фактори:
Някои фактори повишават риска от развитие на актинична кератоза:
1. Излагане на слънце: Продължителното излагане на слънце, особено по време на пиковите UV часове, увеличава риска.
2. Светла кожа: Хората със светла кожа, светла коса и светли очи са изложени на по-висок риск.
3. Възраст: Рискът се увеличава с възрастта, тъй като кожата натрупва повече UV експозиция с течение на времето.
4. Пол: Мъжете са по-склонни да развият актинична кератоза.
5. Отслабена имунна система: Имуносупресираните индивиди са изложени на по-висок риск.
Превенция и самообслужване:
Предприемането на превантивни мерки може да намали риска от актинична кератоза:
1. Слънцезащита: Използвайте широкоспектърен слънцезащитен крем, носете защитно облекло и избягвайте прекомерното излагане на слънце.
2. Избягвайте солариумите: Уредите за солариум на закрито излъчват UV радиация, която може да допринесе за актинична кератоза.
3. Редовни прегледи на кожата: Наблюдавайте кожата си за всякакви промени или нови лезии и ги докладвайте на дерматолог.
Заключение:
Актиничната кератоза е често срещано състояние на кожата в резултат на продължително излагане на UV лъчи. Въпреки че не е рак, той е предшественик на рак на кожата и изисква подходящо внимание и лечение. Ранната диагностика и ефективното управление, заедно с възприемането на безопасни от слънцето навици, могат да помогнат за предотвратяване на прогресирането на актиничната кератоза и да намалят риска от развитие на рак на кожата. Ако забележите подозрителни кожни промени или лезии, консултирайте се с дерматолог за правилна оценка и насоки.

Управление на вирусната кожна инфекция
Дата: 25 Авг 2023
Управление на вирусната кожна инфекция
Molluscum Contagiosum: Разбиране на вирусната кожна инфекция
Molluscum contagiosum е често срещана вирусна кожна инфекция, която засяга предимно деца, но може да се появи и при възрастни. Характеризира се с развитието на малки, повдигнати подутини по повърхността на кожата. Докато molluscum contagiosum обикновено е безвреден, разбирането на причините, симптомите и наличните възможности за лечение е от съществено значение за ефективно управление и предотвратяване на разпространението му.
Причини и предаване:
Molluscum contagiosum се причинява от вируса molluscum contagiosum (MCV), член на семейството на поксвирусите. Инфекцията е силно заразна и може да се разпространи чрез директен контакт кожа до кожа или чрез контакт със замърсени предмети като кърпи, дрехи и играчки. Драскането или чопленето на лезиите също може да допринесе за разпространението на вируса в други части на тялото.
Симптоми и характеристики:
Основният симптом на molluscum contagiosum е появата на малки подутини с телесен цвят или розови подутини по кожата. Тези неравности, които обикновено са гладки и с форма на купол, могат да варират по размер от глава на карфица до гумичка на молив. Основните характеристики на състоянието включват:
1. Централна трапчинка: Всяка издатина често има централна вдлъбнатина или трапчинка.
2. Групиране: Неравностите могат да бъдат групирани заедно в групи или линии.
3. Сърбеж: Някои хора може да изпитат лек сърбеж или дискомфорт.
Лезиите от Molluscum contagiosum могат да се появят на всяка част от тялото, включително лицето, шията, ръцете, ръцете и гениталната област. При хора с отслабена имунна система, лезиите могат да бъдат по-многобройни и устойчиви.
Предпазни мерки:
За да се предотврати разпространението на molluscum contagiosum, хората се съветват да:
1. Избягвайте чесане: Въздържайте се от чесане или чоплене на лезиите, за да предотвратите разпространението на вируса.
2. Добра хигиена: Поддържайте подходящи хигиенни практики, включително редовно миене на ръцете.
3. Покрийте лезиите: Дръжте лезиите покрити с дрехи или превръзка, за да намалите риска от директен контакт с кожата.
Заключение:
Molluscum contagiosum е вирусна кожна инфекция, която обикновено е безвредна, но може да бъде заразна и досадна. Разбирането на причините, симптомите и възможностите за лечение е жизненоважно за ефективното управление на състоянието и предотвратяването на разпространението му. Ако подозирате, че вие или вашето дете имате molluscum contagiosum, търсенето на напътствие от доставчик на здравни услуги може да доведе до подходящо лечение и грижи, намалявайки дискомфорта и продължителността на инфекцията.

Ксероза (суха кожа)
Дата: 25 Авг 2023
Ксероза (суха кожа)
Ксероза (суха кожа): причини, симптоми и ефективно лечение
Ксерозата, известна като суха кожа, е често срещано дерматологично състояние, което се появява, когато кожата няма достатъчно влага и стане груба, лющеща се и склонна към дразнене. Въпреки че може да засегне всеки, сухата кожа е по-често срещана през по-студените месеци и сред хора с определени типове кожа или основни здравословни проблеми. Разбирането на причините, симптомите и ефективните стратегии за управление на ксерозата може да помогне за поддържането на здрава и комфортна кожа.
Причини:
Няколко фактора могат да допринесат за развитието на суха кожа:
1. Време: Студеното и сухо време, особено през зимните месеци, може да лиши кожата от естествената й влага.
2. Топла вода: Честите горещи вани или душове могат да доведат до изчерпване на естествените мазнини на кожата.
3. Остри сапуни: Използването на силни сапуни или почистващи препарати, които премахват естествените мазнини на кожата, може да влоши сухотата.
4. Стареене: С напредване на възрастта способността на кожата да задържа влага може да намалее.
5. Тип кожа: Хората с определени типове кожа, като тези с екзема или анамнеза за суха кожа, са по-податливи.
6. Медицински състояния: Някои медицински състояния като хипотиреоидизъм или диабет могат да доведат до суха кожа.
7. Медикаменти: Някои лекарства могат да причинят сухота като страничен ефект.
8. Генетика: Фамилната анамнеза за суха кожа може да предразположи хората към това състояние.
Симптоми:
Сухата кожа може да се прояви със следните симптоми:
1. Грапавост: Кожата може да се усеща груба или неравна на допир.
2. Лущене: Сухата кожа често води до видимо лющене или лющене, особено през по-студените месеци.
3. Сърбеж: Сухата кожа може да сърби, което води до дискомфорт и потенциално надраскване.
4. Зачервяване: Раздразнената и суха кожа може да изглежда зачервена или възпалена, особено в чувствителните зони.
5. Стягане: Сухата кожа може да се чувства опъната, особено след измиване или излагане на вода.
Заключение:
Ксерозата или сухата кожа е често срещано състояние, което може да причини дискомфорт и да повлияе на външния вид на кожата. Чрез разбиране на основните причини, разпознаване на симптомите и прилагане на ефективни стратегии за управление, хората могат да поддържат хидратирана и здрава кожа през цялата година. Последователните практики за грижа за кожата, корекциите в начина на живот и търсенето на професионално ръководство, когато е необходимо, са ключови за управлението на ксерозата и насърчаване на оптимално здраве на кожата.
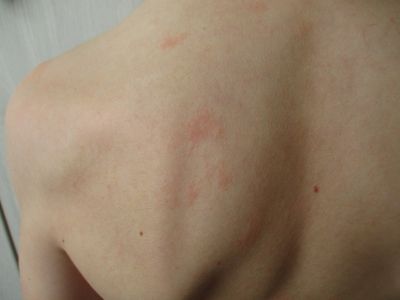
Pityriasis Rosea
Дата: 25 Авг 2023
Pityriasis Rosea
Pityriasis Rosea: разбиране на обрива, симптоми и лечение
Pityriasis Rosea е сравнително често срещано кожно заболяване, което често започва с едно голямо розово или червено петно, известно като "предвестник", последвано от появата на по-малки петна по тялото. Докато точната причина за Pityriasis Rosea все още не е напълно изяснена, се смята, че е свързана с вирусни инфекции. Това състояние има тенденция да се самоограничава и обикновено преминава от само себе си в рамките на няколко седмици до няколко месеца. В тази статия ще разгледаме характеристиките, симптомите и потенциалните възможности за лечение на Pityriasis Rosea.
Характеристики:
Pityriasis Rosea се характеризира със следните характеристики:
1. Herald Patch: Първият признак на Pityriasis Rosea често е едно, по-голямо петно с отличителна овална или кръгла форма. Това петно обикновено е розово или червено и обикновено се намира на торса, врата или горната част на ръцете.
2. Вторичен обрив: След появата на предвестника се появяват по-малки петна по тялото. Тези петна обикновено са по-малки и имат люспеста текстура.
3. Разпространение: Пластирите на Pityriasis Rosea обикновено са подредени в шарка, която наподобява "коледно дърво" на гърба, като по-малките петна се разклоняват от центъра по линията на напрежението на кожата.
Симптоми:
Pityriasis Rosea обикновено се придружава от следните симптоми:
1. Сърбеж: Пластирите могат да бъдат леко до умерено сърбящи, но степента на сърбеж варира при отделните хора.
2. Лек дискомфорт: Някои хора може да изпитат лек дискомфорт или чувствителност в засегнатите области.
3. Грипоподобни симптоми: В малка част от случаите хората могат да получат леки грипоподобни симптоми като умора, главоболие или субфебрилна температура преди появата на обрива.
Заключение:
Pityriasis Rosea е често срещано и обикновено безобидно кожно заболяване, характеризиращо се с появата на петно, последвано от по-малки петна по тялото. Въпреки че може да причини сърбеж и дискомфорт, особено в ранните етапи, Pityriasis Rosea има тенденция да изчезва от само себе си в рамките на седмици до месеци. Ако подозирате, че имате Pityriasis Rosea или имате тежки симптоми, консултирайте се с дерматолог за насоки относно управлението на състоянието и облекчаване на всеки дискомфорт.
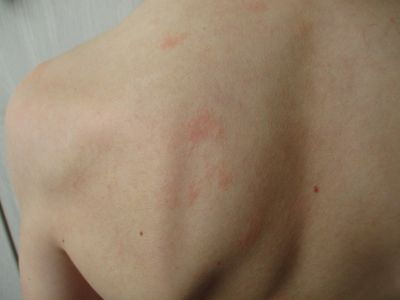
Пруритус (сърбеж по кожата)
Дата: 25 Авг 2023
Пруритус (сърбеж по кожата)
Пруритус (сърбеж по кожата): разбиране на неудобното усещане
Сърбежът, известен като сърбеж по кожата, е неприятно усещане, което предизвиква желание да почешете засегнатата област. Тя може да варира по интензитет от лека до тежка и може да бъде остра (краткосрочна) или хронична (дългосрочна). Въпреки че сърбежът сам по себе си не е заболяване, той често е симптом на основно заболяване или кожен проблем. В тази статия се задълбочаваме в причините, симптомите и потенциалните стратегии за управление на сърбежа.
Причини за сърбеж:
1. Кожни заболявания: Кожни заболявания като екзема, псориазис, копривна треска и дерматит могат да причинят сърбеж по кожата.
2. Суха кожа: Сухата кожа няма достатъчно влага, което води до сърбеж, особено през по-студените месеци.
3. Алергии: Алергичните реакции към храни, лекарства, растения или ухапвания от насекоми могат да предизвикат сърбеж.
4. Инфекции: Гъбични, бактериални или вирусни инфекции могат да причинят сърбеж като симптом.
5. Вътрешни заболявания: Някои медицински състояния като бъбречно заболяване, чернодробно заболяване и проблеми с щитовидната жлеза могат да се проявят като сърбеж по кожата.
6. Медикаменти: Някои лекарства, включително антибиотици и опиоиди, могат да доведат до сърбеж като страничен ефект.
Симптоми на пруритус:
1. Сърбеж: Основният симптом е усещането за сърбеж, което може да варира от леко до интензивно.
2. Зачервяване: Разчесването на сърбящата област може да причини зачервяване, възпаление и дори малки подутини или мехури.
3. Сухота: Сърбящата кожа често е придружена от сухота и лющене.
4. Нарушен сън: Силният сърбеж може да наруши съня, което води до умора и раздразнителност.
Заключение:
Сърбежът или сърбежът по кожата може да бъде неприятен симптом на различни основни заболявания. Докато някои случаи на пруритус могат да бъдат управлявани с домашни средства и лекарства без рецепта, постоянният или силен сърбеж изисква медицинска оценка. Идентифицирането и справянето с основната причина за сърбежа е от решаващо значение за намирането на ефективно облекчение и предотвратяването на потенциални усложнения. Ако изпитвате продължителен или силен сърбеж, консултирайте се с доставчик на здравни услуги за цялостна оценка и персонализирани насоки относно управлението и лечението на вашите симптоми.

Булозен пемфигоид
Дата: 25 Авг 2023
Булозен пемфигоид
Булозен пемфигоид: Разбиране на рядко автоимунно кожно заболяване
Булозен пемфигоид е сравнително рядко автоимунно заболяване на кожата, характеризиращо се с развитието на големи, пълни с течност мехури или були по повърхността на кожата и лигавиците. Това състояние засяга предимно възрастни хора, но може да се появи на всяка възраст. В тази статия изследваме причините, симптомите, диагнозата и наличните възможности за лечение на булозен пемфигоид.
Причини:
Булозният пемфигоид е автоимунно заболяване, което означава, че имунната система погрешно се насочва и атакува здрави тъкани. При това състояние имунната система произвежда антитела, които атакуват протеините, които държат заедно епидермиса (най-външния слой на кожата) и дермата (слоя отдолу). Това води до образуване на мехури.
Точните причини за този автоимунен отговор не са напълно разбрани, но някои фактори могат да допринесат, включително генетично предразположение, лекарства и други основни здравословни състояния.
Симптоми:
Отличителният симптом на булозен пемфигоид е развитието на пълни с течност мехури, обикновено върху:
1. Ръце и крака: Мехури често се появяват по ръцете и краката, включително лактите, коленете и глезените.
2. Корем: Могат да се появят и на корема.
3. Слабини: В някои случаи се образуват мехури в областта на слабините.
4. Музозни мембрани: Мехури могат да се появят в устата, гърлото или други лигавици.
Тези мехури могат да варират по размер и често са силно сърбящи. Разчесването на мехурите може да доведе до тяхното спукване и образуване на отворени рани, което увеличава риска от инфекция.
Диагноза:
Диагностицирането на булозен пемфигоид обикновено включва комбинация от клиничен преглед, кожни биопсии и кръвни изследвания. Дерматолог или доставчик на здравни услуги ще прегледа кожата, ще прегледа медицинската история и ще извърши тези тестове, за да потвърди диагнозата и да изключи други кожни заболявания.
Булозният пемфигоид може да бъде хронично състояние и може да се наложи лечението да продължи дългосрочно, за да се поддържа контрол на симптомите. Въпреки че лечението може ефективно да управлява симптомите и да предотвратява усложнения, от съществено значение е хората с това състояние да работят в тясно сътрудничество със своя здравен екип, за да разработят подходящ план за лечение, съобразен с техните специфични нужди.

Синдром на Stevens-Johnson
Дата: 25 Авг 2023
Синдром на Stevens-Johnson
Синдром на Стивънс-Джонсън: Тежка кожна реакция, изискваща спешна медицинска помощ
Синдромът на Stevens-Johnson (SJS) е рядко, но тежко и потенциално животозастрашаващо състояние на кожата, което засяга предимно кожата и лигавиците. Често се предизвиква от нежелана реакция към лекарства, инфекции или други основни здравословни състояния. В тази статия ще разгледаме причините, симптомите, диагнозата и лечението на синдрома на Stevens-Johnson.
Причини:
SJS често се причинява от реакция на свръхчувствителност към определени лекарства, особено антибиотици (като сулфатни лекарства), антиконвулсанти и нестероидни противовъзпалителни лекарства (НСПВС). Вирусните инфекции, включително херпес симплекс и ХИВ, също могат да предизвикат SJS. Генетичната предразположеност може да играе роля в това някои индивиди да станат по-податливи на развитие на заболяването.
Симптоми:
SJS обикновено започва с грипоподобни симптоми, последвани от появата на болезнени, червени или лилави обриви, които се разпространяват бързо и могат да образуват мехури. Други симптоми могат да включват:
1. Мехури: По кожата и лигавиците се образуват големи и болезнени мехури, наподобяващи изгаряния.
2. Лепене на кожата: Най-горният слой на кожата може да започне да се отлепва в чаршафи, оставяйки сурови и открити участъци.
3. Засягане на устата и очите: Болезнени рани могат да се развият в устата и около очите, което прави яденето, пиенето и дори мигането болезнено.
4. Треска: Високата температура е често срещана, често придружена от умора и слабост.
5. Грипоподобни симптоми: Преди да се появят кожни симптоми, хората могат да получат треска, кашлица, главоболие и болки в тялото.
Диагноза:
Диагностицирането на SJS включва комбинация от клинична оценка, преглед на медицинската история и понякога кожни биопсии. Доставчиците на здравни услуги ще оценят характерните симптоми и могат да вземат предвид лекарствата, които лицето приема, или скорошни инфекции. В някои случаи може да се направи кожна биопсия, за да се потвърди диагнозата.
Възстановяване и усложнения:
Възстановяването от синдрома на Stevens-Johnson може да бъде дълъг и предизвикателен процес, често изискващ специализирана грижа за рани и наблюдение. Усложненията могат да включват вторични инфекции, белези, проблеми с очите и дългосрочни кожни промени.
Предотвратяване:
Избягването на известни задействания, особено лекарства, свързани със SJS, е от решаващо значение. Винаги информирайте доставчиците на здравни услуги за всички предишни алергични реакции към лекарства. Ако подозирате, че развивате симптоми на SJS, незабавно потърсете медицинска помощ, за да предотвратите влошаване на състоянието.
В обобщение, синдромът на Stevens-Johnson е тежка кожна реакция, която изисква бърза медицинска намеса. Разбирането на симптомите, търсенето на медицинска помощ и осигуряването на поддържащо лечение са от съществено значение за управлението на това потенциално животозастрашаващо състояние.

Склеродермия
Дата: 25 Авг 2023
Склеродермия
Склеродермия: Разбиране на сложното автоимунно заболяване
Склеродермията, известна още като системна склероза, е рядко и сложно автоимунно заболяване, което засяга предимно кожата, но може да засегне и различни вътрешни органи. Тази статия ще предостави задълбочен поглед върху склеродермията, включително нейните причини, симптоми, диагноза, възможности за лечение и стратегии за управление.
Разбиране на склеродермия:
Склеродермията се характеризира с необичайно производство на колаген, протеин, който допринася за структурата на съединителната тъкан. Това прекомерно производство на колаген води до удебеляване и втвърдяване на кожата, а в някои случаи и на вътрешните органи като белите дробове, сърцето, бъбреците и храносмилателния тракт. Тежестта на склеродермията може да варира значително от човек на човек.
Причини и рискови фактори:
Точната причина за склеродермия не е добре разбрана, но се смята, че включва комбинация от генетично предразположение и фактори на околната среда. Някои гени са свързани с повишен риск от развитие на склеродермия и фактори като вирусни инфекции и излагане на определени химикали или токсини могат да играят роля.
Симптоми:
Склеродермията може да се прояви по различни начини, което води до широк спектър от симптоми, които могат да включват:
1. Кожни промени: Удебеляване, втвърдяване и стягане на кожата, често на пръстите, ръцете, лицето и шията.
2. Феноменът на Рейно: Индуцирани от студ промени в цвета на пръстите на ръцете и краката поради спазми на кръвоносните съдове.
3. Болки в ставите: Болки и скованост в ставите, подобни на артрит.
4. Стомашно-чревни проблеми: Затруднено преглъщане, киселинен рефлукс и храносмилателни проблеми.
5. Засягане на белите дробове: Задух, кашлица и белези на белите дробове (белодробна фиброза).
6. Сърдечно засягане: Неправилен сърдечен ритъм, гръдна болка и възпаление на сърдечната лигавица.
7. Бъбречни проблеми: Високо кръвно налягане и увреждане на бъбреците в някои случаи.
Управление на склеродермия:
Животът със склеродермия изисква постоянни медицински грижи и бдителност. Редовните прегледи при доставчици на здравни услуги са от решаващо значение за проследяване на прогресията на заболяването и управление на потенциални усложнения. Може да е необходима помощ от ревматолози, дерматолози, пулмолози и други специалисти в зависимост от засегнатите органи.
Заключение: Навигиране на склеродермия:
Склеродермията е сложно автоимунно заболяване, което изисква цялостна медицинска помощ. Въпреки че няма лечение, напредъкът в медицинските грижи и възможностите за лечение значително подобриха прогнозата за хората със склеродермия. Чрез разбиране на симптомите, търсене на навременна диагноза, придържане към плановете за лечение и възприемане на здравословен начин на живот, хората със склеродермия могат по-добре да управляват състоянието си и да поддържат по-високо качество на живот.